Цирроз характеризуется поражением ее паренхимы и стромы, замещением клеток органа соединительной тканью. В странах СНГ болезнь встречается у 1% населения. Она развивается преимущественно у взрослых людей, у детей встречается редко. Мужчины подвержены ей в большей степени — около 75% пациентов составляют лица мужского пола. При отсутствии лечения заболевание быстро прогрессирует, вызывает печёночную недостаточность и портальную гипертензию, затем — смерть. Ежегодно в мире от цирроза печени умирает в среднем 788 тыс. человек.
Цирроз печени — что это
Цирроз печени — патологический процесс, при котором изменяется структура этого органа. Его нормальные клетки замещаются клетками соединительной, или рубцовой (фиброзной) ткани. Этот процесс называется фиброзом. Фиброзная ткань не выполняет возложенные на печень функции. Поэтому развивается печеночная недостаточность.
Что вызывает цирроз печени
ЦП развивается по разным причинам. Вызвать изменения в печени могут как внешние, так и внутренние факторы.
Причины развития ЦП
В медицинской практики наиболее часто отмечаются следующие причины развития ЦП:
- Гепатит, вызванный вирусами типа B, C и D. В этом случае ЦП называют вирусным.
- Злоупотребление алкоголем. Такую форму ЦП называют алкогольной.
- Нарушение метаболизма. В этом случае говорят о циррозе в исходе метаболически ассоциированной жировой болезни печени.
Редко встречающиеся формы цирроза печени могут быть обусловлены следующими причинами:
- Аутоиммунными, когда организм принимает за враждебные свои же клетки (аутоиммунный гепатит, ПБХ, ПСХ)
- Токсическими, когда печень поражается токсинами, в том числе наркотиками.
- Лекарственными, когда клетки печени поражаются при употреблении БАДов или гепатотоксичных препаратов.
- Кардиологическими (при тяжелой форме дисфункции правого желудочка сердца). Клетки печени гибнут из-за застоя крови, связанного с тем, что сердце не справляется с ее перекачиванием. В результате происходит замещение мертвых клеток соединительной тканью.
- Некоторые наследственные заболевания. Вызвать ЦП может гемохроматоз, характеризующийся нарушением обмена железа, болезнь Вильсона — Коновалова (нарушение обмена меди), тирозинемия (нарушение обмена аминокислот), галактоземия (нарушение углеводного обмена) и дефицит белка альфа-1-антитрипсина.
- Ухудшение оттока венозной крови из органа (вызывается синдромом Бадда — Киари). В этом случае говорят о венокклюзионной форме ЦП.
- Синдром Банти. Вызывает флебопортальный ЦП.
Факторами, провоцирующими развитие ЦП, являются:
- злоупотребление алкоголем;
- полипрагмазия (сочетанный приём большого количества лекарств)
- приём БАДов, не назначенных врачом
- ожирение, особенно совмещенное с низкой физической активностью;
- травмы живота, при которых были повреждены ткани печени;
Пути передачи ЦП вирусной природы
Сам цирроз печени не может быть вызван вирусами. Они вызывают лишь воспаление паренхимы органа. Однако ЦП может развиться как осложнение воспалительного заболевания. Наиболее часто к ЦП приводит гепатит типа C. Однако иногда он развивается у людей, страдающих гепатитами типа B и D.
Вирусные формы гепатита являются инфекционными. А инфекции могут передаваться от человека к человеку. Вирусные гепатиты передаются через кровь:
- во время полового акта без использования средств барьерной контрацепции;
- при использовании нестерильных шприцев для введения инъекционных наркотиков;
- при выполнении татуировок, пирсинга, других инъекционных манипуляций нестерильным инструментом;
- от инфицированной матери к ребенку во время естественных родов или кесарева сечения;
- от зараженного донора крови к реципиенту при переливании.
Заражение также может произойти при попадании инфицированной крови на тело здорового человека при других обстоятельствах.
Внимание! Передается вирус, а цирроз печени развивается как осложнение вирусного гепатита, которого в случае успешного излечения может не быть.
Почему развивается цирроз печени у детей
У детей это заболевание развивается редко. ЦП в детском возрасте обычно вызван следующими причинами:
- Аутоиммунные заболевания.
- Патологии сердца — тяжелая сердечная недостаточность, чрезмерное давление в малом круге кровообращения.
- Синдром Бадда — Киари (ухудшение оттока крови из печени).
- Гемохроматоз — метаболическое нарушение, при котором в организме накапливается избыточное железо.
- Болезнь Вильсона-Коновалова — разновидность метаболического нарушения, при котором медь начинает скапливаться в организме в избыточном количестве.
- Синдром Банти — болезнь, характеризующаяся нарушением работы селезенки, увеличением кровяного давления в селезеночной вене.
Как проявляется цирроз печени
Очень долго болезнь может протекать без выраженных симптомов. Первые признаки патологии часто появляются лишь спустя несколько лет после начала патологических изменений. Список симптомов и уровень их выраженности зависит от причин развития цирроза, активности основной болезни и других факторов.
Обычно при ЦП отмечаются следующие симптомы:
- уменьшение массы тела;
- быстрая утомляемость;
- поведенческие нарушения;
- изменение сознания;
- пожелтение кожных покровов и слизистых оболочек (в том числе глаз);
- светлый кал при сохранении прежнего рациона;
- изменение цвета мочи (она становится темной из-за появления в ней билирубина);
- нарушения аппетита;
- дискомфорт, возможна боль в животе;
- отечность ног;
- кровотечения (из заднего прохода, носа, десен);
- кровоизлияния под кожу;
- кожный зуд;
- снижение либидо;
- асцит (скопление свободной жидкости в брюшной полости).
На фоне ЦП часто развиваются инфекции, вызванные различными бактериями. Инфекции могут быть любой локализации.
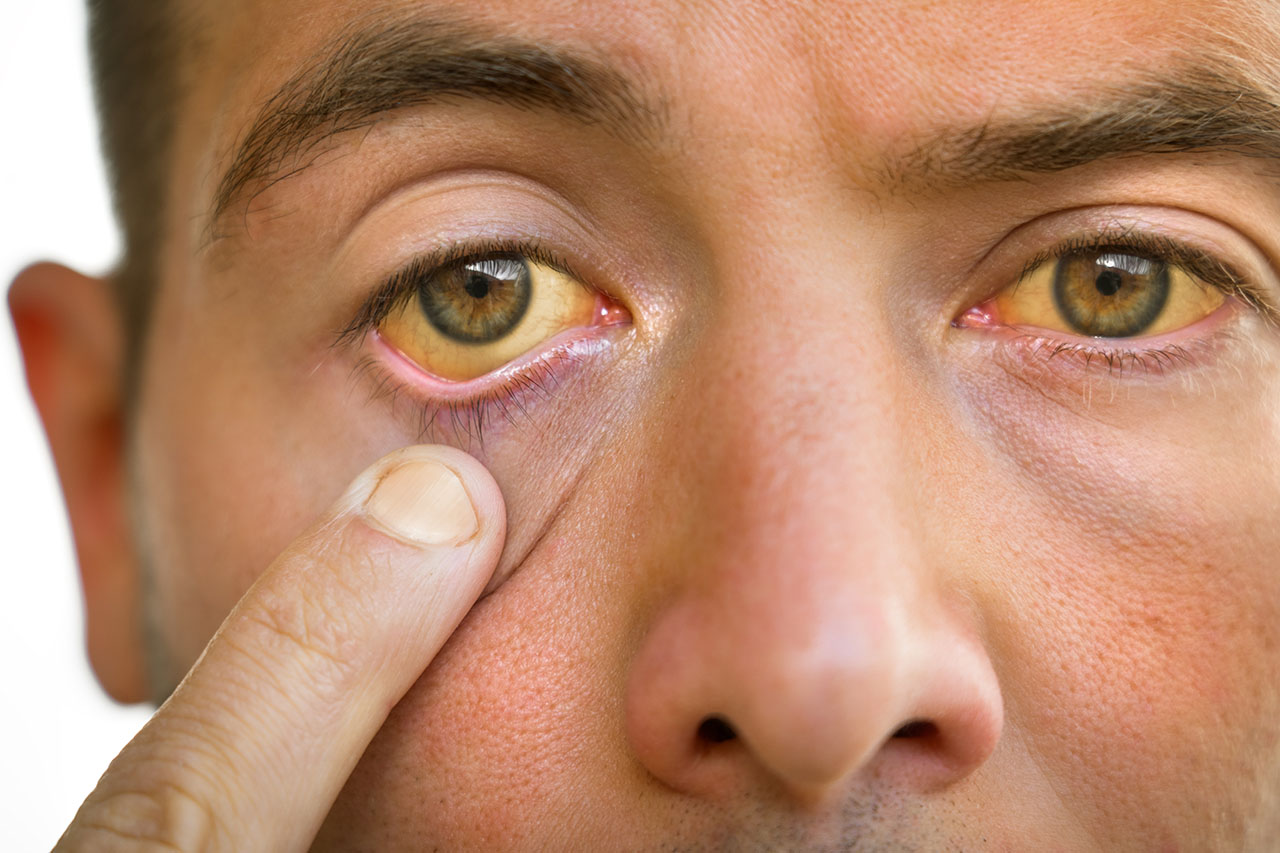
Признаки распространенных форм ЦП
Также пациента может беспокоить повышенное газообразование, боль в правом подреберье (тупого характера). Кроме описанных ранее симптомов врач на осмотре также может обнаружить:
- растяжение стенок венозных сосудов передней брюшной стенки;
- венозный шум при аускультации живота;
- следы расчёсов кожи из-за зуда;
- изменение цвета кожи на ладонях;
- рост молочных желез у мужчин в связи с нарушением метаболизма эстрогенов в печени.
У 50–80% пациентов врач фиксирует увеличение диаметра мелких сосудов на грудной клетке, уплотнение и изменение объема печени. Ее край снизу становится неровным. Часто отмечается спленомегалия (увеличение селезенки), запах азотистых продуктов обмена изо рта, белково-энергетическая недостаточность.
Особенности малоактивных и начальных стадий ЦП
Если заболевание прогрессирует медленно, оно часто протекает бессимптомно. Тогда ЦП выявляют случайно при проведении других обследований, во время плановых медосмотров, диспансеризации. Однако на возможное начало цирроза печени могут указывать:
- снижение работоспособности весной;
- потемнение мочи;
- кровотечение из десен, носа;
- низкая стрессоустойчивость;
- непереносимость длительных физических нагрузок;
- расширения капилляров (звёздочки) на коже спины, груди ;
- умеренное увеличение объема селезенки;
- неровный край печени и его уплотнение.
Признаки ЦП у детей
У детей цирроз печени имеет те же проявления, что и у взрослых.
Механизм развития болезни
Основу процесса составляет повреждение основных клеток печени — гепатоцитов. В результате они разрушаются и погибают. То же самое происходит с клетками стромы — оболочки органа, которая состоит из рыхлой соединительной ткани. На месте разрушенных клеток образуется рубцовая ткань так же, как формируется шрам после повреждения кожи. Она неэластичная и твердая. Поэтому печень становится плотной. Местами в органе формируются узлы, полностью состоящие из фиброзной ткани.
Повреждение клеток вызывается:
- Вирусами, которые размножаются в гепатоцитах.
- Алкоголем — молекулы спирта оказывают на мембраны печеночных клеток токсическое действие.
- Нарушениями метаболизма — часто они обусловлены ожирением или сахарным диабетом. Эти патологии вызывают гибель гепатоцитов.
- Нарушением обмена железа и/или меди.
- Нарушение оттока крови в воротной вене.
Цирроз печени развивается постепенно в течение долгих лет. В результате развивается диффузный фиброз с образованием фиброзных узлов и печеночно-клеточной недостаточностью.
Классификация ЦП и стадии фиброза органа
В зависимости от особенностей состава пораженной ткани печени выделяют следующие формы ЦП:
- Микронодулярную (мелкоузловую). В паренхиме образуются узлы до 1–3 мм в диаметре. Они состоят из частей 1 дольки.
- Макронодулярную (крупноузловую). В органе появляются узлы от 3 до нескольких см в диаметре, перегородки. Узлы включают части нескольких долек.
- Смешанную. В органе формируются мелкие и крупные узлы.
- Септальную. В печени нет узлов, но ее части разделяются септами (перегородками).
По течению болезни выделяют следующие формы ЦП:
- Латентную. Симптомы патологии отсутствуют. Изменений в паренхиме, биохимии нет. Печеночная недостаточность и портальная гипертензия развиваются редко, а потому эта форма ЦП обычно не влияет на продолжительность жизни пациентов.
- Вялотекущую. Признаки, отмечаемые пациентом, отсутствуют. Морфология и биохимия изменены умеренно. Функция печени утрачивается медленно, скорость развития портальной гипертензии низкая. Средняя продолжительность пациентов составляет 15 лет.
- Медленно прогрессирующую. Симптомы выражены слабо, а морфология и биохимия изменены достаточно сильно. Портальная гипертензия развивается медленно. С такой формой ЦП пациенты живут от 10 лет.
- Быстро прогрессирующие. Морфологические и биохимические проявления яркие, симптомы выраженные. Быстро прогрессирует печеночная недостаточность, нарастает давление в воротной вене. Пациенту живут в среднем 5 лет.
- Подострую. Эту форму выявляют, когда острый гепатит перерастает в ЦП. Начинается с симптомов, характерных для начальной стадии фиброза печени. Развивается стремительно. Болезнь продолжается не дольше 1 года и заканчивается смертью.
В зависимости от причины выделяют следующие виды ЦП:
- аутоиммунный;
- кардиальный;
- вирусный;
- алкогольный;
- токсический;
- генетический;
- криптогенный (ЦП, вызванный не установленными причинами).
Степени тяжести цирроза печени определяются шкалой Чайлд-Пью:
| Показатель | Баллы | ||
| 1(А) | 2(В) | 3(С) | |
| Энцефалопатия | Отсутствует. | I или II степень. | III или IV степень. |
| Асцит | Отсутствует. | Мягкий. Хорошо лечится. | Напряжённый. Лечится плохо. |
| Билирубн,
мкмоль/л (мг%) |
Меньше 34 (≤2). | От 34 до 51 (2–3). | Свыше 51 (≥ 3,0). |
| Альбумин, г | Свыше 35. | От 28 до 35. | Меньше 28. |
| ПТВ, сек (ПТИ, %) | От 1 до 3 (от 60). | От 4 до 6 (от 40 до 60). | Свыше 6 (до 40). |
Показатели, указанные выше оценивают в баллах — 1, 2 или 3. Затем количество баллов подсчитывают и сравнивают со следующими критериями:
- Компенсированный ЦП — от 5 до 6 баллов (класс А). Паренхима функционирует нормально, портальная гипертензия не обнаруживается.
- Субкомпенсированный ЦП — от 7 до 9 баллов (класс В). Отмечается нарушение функций гепатоцитов, повышается давление венозной крови в воротной вене.
- Декомпенсированный ЦП — от 10 баллов (класс С). Отмечается стойкая портальная гипертензия. Развивается печеночная недостаточность.
У ЦП не выделяют стадий развития. Степень патологии характеризуют стадией фиброза печени:
- F1. На 1 стадии ЦП не имеет клинических проявлений. Фиброз умеренный.
- F2. На 2 стадии фиброз протекает более интенсивно. Но симптомы болезни все еще отсутствуют.
- F3. На 3 стадии фиброз выражен сильно. Появляются первые симптомы.
- F4. На 4 стадии появляются все специфические для ЦП признаки.
Возможные осложнения
Возможными осложнениями заболевания являются:
- Асцит. Между брюшной стенкой и органами брюшной полости накапливается жидкость. В результате живот увеличивается, растет масса тела.
- Перитонит. При длительном нахождении жидкости в брюшной полости происходит застой. В результате может произойти ее инфицирование. Так развивается перитонит — воспаление листков брюшины. Инфекция провоцирует усиление асцита.
- Энцефалопатия — нарушений функций головного мозга на фоне печеночной недостаточности. Характеризуется дезориентацией пациента в пространстве, уменьшением объема внимания. Возможны изменения мышления, поведения.
- Варикозное расширение вен пищевода. Это осложнение опасно развитием внутреннего кровотечения, которое останавливают с использованием эндоскопического оборудования. Если это не сделать вовремя, возможен летальный исход.
Распространенность рака печени среди больных ЦП больше по сравнению со здоровыми людьми. Поэтому к одному из самых серьезных осложнений цирроза печени относят формирование в этом органе злокачественной опухоли — гепатоцеллюлярной карциномы.
Как выявляют цирроз печени
Выявлением и лечением ЦП занимается врач гастроэнтеролог или гепатолог. Для выявления этого заболевания он собирает анамнез, прибегает к лабораторным исследованиям и инструментальным методам диагностики.
Сбор анамнеза
Врач задает пациенту вопросы, которые помогут уточнить проблему, с которой он пришел, установить причину заболевания. Его будут интересовать:
- Имеющиеся жалобы.
- Хронические заболевания.
- Патологии, перенесенные в прошлом.
- Наличие наследственных заболеваний (в том числе у близких родственников).
- Образ жизни. Врачу нужно честно рассказать об употреблении спиртных напитков, наркотиков.
- Акты переливания крови.
Врач может задать и другие вопросы.
Лабораторная диагностика
Врач назначает пациенту следующие анализы крови:
- Общий. Покажет возможную анемию, содержание тромбоцитов и лейкоцитов.
- Биохимический. Позволит установить уровни белка, билирубина, ферритина.
- Коагулограмма. Позволит оценить стадию заболевания.
- На определение антител к инфекционным заболеваниям, в том числе на вирусные гепатиты.
Также назначается общий анализ мочи. В лаборатории оценят ее цвет и наличие в ней билирубина, который появляется при различных патологиях печени.
Инструментальные методы
Из аппаратных и инструментальных методов диагностики врач может назначить:
- УЗИ, компьютерную (КТ) или магнитно-резонансную (МРТ) томографии брюшной полости. Возможно проведение КТ и МРТ с контрастированием. Исследования проводятся для определения размеров и формы органов, выявления изменений в их тканях.
- УЗДГ (ультразвуковую допплерографию) воротной вены. Позволяет определить наличие и степень портальной гипертензии.
- Эластомерия — неинвазивный метод определения эластичности тканей печени. Позволяет установить стадию фиброза.
- Видеоэзофагогастродуоденоскопия — эндоскопическое исследование пищевода, желудка и 12-перстной кишки с применением современного оборудования. Позволяет установить варикозное расширение вен пищевода и другие гастроэнтерологические признаки ЦП.
Высокой диагностической ценностью обладает биопсия печени. Так называют инвазивный метод исследования, при котором врач берет образец ткани органа и изучает его под микроскопом для определения ее структуры.
Дифференциальная диагностика
Симптомы, характерные для цирроза печени, могут быть вызваны и другими заболеваниями. Поэтому врач должен провести исследования, чтобы установить точную причину жалоб пациентов. В противном случае он не сможет подобрать эффективное лечение.
При диагностике ЦП гепатолог дополнительно проводит исследования для исключения следующих патологий:
- Гепатит — вирусный, лекарственный, алкогольный, аутоиммунный.
- Холестаз — нарушение оттока желчи.
- Склерозирующий холангит — воспалительный процесс, охватывающий желчевыводящие пути и сопровождающийся заращением их просвета.
- Токсическое поражение печени.
- Нарушения билирубинового обмена.
- Новообразования и метастазы в печени.
- Жировое перерождение печени (замещение гепатоцитов жировой тканью).
- Врожденные заболевания (синдром Вильсона — Коновалова, гемохроматоз, недостаточность альфа 1 антитрипсина).
При дифференциальной диагностике врач направляет пациента к другим узкопрофильным специалистам. Может потребоваться консультация психиатра, кардиолога, генетика, кардиолога. Если требуется пересадка печени, необходим прием трансплантолга.
Методы лечения болезни
Лечение ЦП направлено на устранение причин его возникновения, уменьшение симптомов болезни, профилактику развития осложнений, замедление фиброза печени.
Диета при циррозе печени
Так как при ЦП пациенты быстро теряют вес, им назначают специальную диету. Больным рекомендуется высококалорийный рацион с большим содержанием белка. На 1 кг массы тела должно приходиться 1,5 г белка и около 40 килокалорий в день. К примеру, если масса равна 60 кг, в день нужно потреблять 90 грамм белка, а калорийность рациона должна составлять около 2400 ккал.
Этиотропная терапия
Этиотропная терапия — это лечение основной патологии, которая вызвала ЦП. Возможные методы лечения:
- При гепатитах вирусной природы назначаются противовирусные препараты.
- При алкогольной форме болезни — отказ от алкоголя.
- При лекарственном поражении печени — уменьшение дозы и/или количества принимаемых гепатотоксичных лекарств. Их следует принимать только по жизненным показаниям.
- При гемохроматозе — уменьшение количества железа в рационе. Следует отказаться от препаратов железа и витаминно-минеральных комплексов, содержащих этот элемент.
- Аутоиммуные заболевания лечатся согласно протоколам, обычно это гормональные препараты и/или УДХК.
Патогенетическая терапия
Патогенетическая терапия — лечение, направленное на борьбу с механизмами развития патологии. Важно не только устранить причину ЦП, но и устранить другие патологические изменения, которые происходят в организме под ее влиянием.
Особенности проведения патогенетического лечения при различных формах и сопутствующих заболеваниях ЦП:
- При алкогольном ЦП у пациентом отмечается нехватка витаминов группы В. Поэтому им дополнительно назначают витаминные препараты.
- При дефиците жирорастворимых витаминов назначают витамины А, D, Е, К.
- При застое желчи врач рекомендует прием желчегонных средств.
- При склерозирующем холангите дополнительно возможно хирургическое вмешательство в гепатобилиарную систему для восстановления проходимости желчевыводящих путей.
- При аутоиммунной природе болезни показан прием глюкокортикостероидов и иммунодепрессантов.
- При билиарном ЦП назначают иммунодепрессанты и желчегонные средства.
- При возможном развитии остеопороза назначают препараты кальция.
- При гемохроматозе из рациона нужно исключить продукты с высоким содержанием железа. Важно отказаться от приема препаратов, в состав которых входит этот элемент. Иногда пациенту назначают лечебное кровопускание.
- При болезни Вильсона — Коновалова уменьшают потребление продуктов с высоким содержанием меди, отказываются от приема медьсодержащих средств, принимают хелатирующие комплексы.
- При недостаточности альфа-1-антитрипсина его концентрацию восстанавливают с использованием донорской плазмы.
- При нарушении венозного оттока назначают препараты из группы бета-адреноблокаторов, антикоагулянтов. При образовании тромбов проводят тромболитическую терапию.
- При синдроме Бадда — Киари венозный кровоток восстанавливается шунтированием и пластикой сосудов.
Симптоматическое лечение
Если пациента беспокоит кожный зуд, ему назначают сорбенты. При нестерпимом зуде возможно проведение плазмофереза. Это процедура, при которой производится забор крови пациента, затем с помощью центрифуги отделяют плазму. Ее удаляют. Отделенные кровяные клетки помещаются в физиологический раствор, который вводится пациенту. Таким способом кровь очищается от патологических включений.
Хирургическое лечение
Если консервативные методы лечения не дают необходимого результата, для увеличения продолжительности жизни пациента проводят трансплантацию печени. Решение о необходимости проведения операции принимается с учетом имеющихся резервов организме, возраста больного. Особенно необходима трансплантация при повышении концентрации билирубина в крови (от 100 мкмоль/л) и уменьшении в сыворотке альбумина (меньше 25 г/л).
Лечение осложнений ЦП
При мягком асците пациент должен следить за весом и окружность живота, количеством выпитой и вымоченной жидкости. Такие меры позволяют терять до 0,5 л жидкости в сутки. При асците также нужно отказаться от приема алкоголя и нестероидных противовоспалительных средств. Важно ограничить потребление воды, других жидкостей, соли или перейти на бессолевую диету. Врач может назначить прием препаратов с мочегонным действием.
При напряженном асците:
- Прокалывают брюшину для удаления скопленной жидкости.
- Внутривенно вводят альбумин (10 грамм на каждый литр удаленной жидкости).
Замедление прогрессирования болезни
Чтобы здоровая ткань печени замещалась рубцовой медленнее, назначают препараты с гепатопротекторным и антифибротическим действиями. Они уменьшают способность коллагена связываться, способствуют разрушению коллагеновых связей.
Прогноз при циррозе печени
Прогноз зависит от причины возникновения патологии, скорости ее прогрессирования, быстроты постановки диагноза, наличия сопутствующих заболеваний, качества оказания медицинской помощи.
ЦП свойственно прогрессировать. Поэтому продолжительность жизни пациентов сокращается. 10-летняя выживаемость людей с этим диагнозом составляет 35–67%. Это значит, что 35–67% людей с циррозом проживут еще как минимум 10 лет. При декомпенсированной стадии ЦП годовая выживаемость составляет 50%. Вторая половина пациентов обычно погибает на 2, 3 или 4 год после перехода болезни на стадию декомпенсации. После пересадки печени 5-летняя выживаемость равна в среднем 80%.
В детском возрасте прогноз неблагоприятный. Дети с ЦП обычно погибают до постановки диагноза и выяснения причин болезни. Этому способствует не только цирроз печени, но и сопутствующие заболевания, которые вызвали патологические изменения в органе. Единственный действенный метод лечения ЦП у детей — пересадка печени. Поэтому благоприятный исход ждет только тех, у кого заболевание было выявлено на ранних стадиях, кто своевременно встал в очередь на трансплантацию органа и дождался ее.
Профилактика ЦП
Чтобы исключить возникновение цирроза печени, необходимо исключить или уменьшить влияние факторов, которые увеличивают риск его развития. Этому способствует:
- Контроль веса.
- Сбалансированное питание.
- Умеренная физическая активность.
- Иммунизация против вирусного гепатита В.
- Отказ от вредных привычек, в том числе употребления алкогольных напитков.
- Отказ от приема лекарственных средств без веских причин (особенно это касается БАДов, которые часто принимают без назначения врача.
- Отказ от употребления еды, качество которой подвергается сомнению.
- Использование средств индивидуальной защиты при работе с химическими веществами.
- Барьерная контрацепции и регулярные тестирования на инфекции, передающиеся половым путём, в частности, гепатит В и С.
- Своевременное лечение инфекционных и других заболеваний.
Важно не пренебрегать ежегодным профилактическим осмотром у профильных специалистов, диспансеризацией.
Выводы
Цирроз печени — опасное для здоровья и жизни заболевание. Оно снижает функциональность печени и приводит к различным осложнениям, сокращает продолжительность жизни. Однако медикаментозным способом можно устранить симптомы и замедлить прогрессирование болезни. Поэтому важно обнаружить патологию на ранних стадиях развития, когда ее влияние на здоровье минимально. Это возможно только при проведении регулярных медицинских осмотров, так как на начальных этапах ЦП не имеет специфических симптомов. Когда они появляются, заболевание обычно уже имеет тяжелое течение, а потому с трудом поддается лечению.
Литература
- Д.В.Рыжкова О. В. Алгоритм диагностики и лечения цирроза печени. – 2021. ссылка
- Борисов А. Е., Кащенко В. А. Цирроз печени и портальная гипертензия //Санкт-Петербург: Синтез Бук. – 2009. – С. 6-10 ссылка
- Назиров Ф. и др. Медико-социальные аспекты цирроза печени в современном здравоохранении //Журнал проблемы биологии и медицины. – 2018. – №. 4 (104). – С. 206-208. ссылка
- В.М. Дурлештера, Н.В. Корочанская, С.А. Габриэль [и др.] — Хирургическое лечение цирроза печени. Мультидисциплинарный подход — Практическая медицина, 2021 — 120 стр.
- Л.А. Харитонова, К.И. Григорьев — Цирроз печени у детей — Российский вестник перинатологии и педиатрии, 2022, №5 — стр. 78–88.
- А.Ш. Ташполотова, Г.С. Суранбаева — Роль вирусных гепатитов в развитии цирроза печени — Международный журнал прикладных и фундаментальных исследований, 2019, №7 — стр. 68–72.
- А.В. Девятов, С.А. Рузибоев, А.Х. Бабаджанов — Оценка степени тяжести печеночной энцефалопатии у больных циррозом печени — Журнал гепато-гастроэнтерологических исследований, 2020, №1 — стр. 28–33.
- БАКУЛИН И. Г., Сандлер Ю. Г. Цирроз печени: что нового в лечении //Эффективная фармакотерапия. – 2014. – №. 43. – С. 42-50. ссылка
- Алексеева О. П., Курышева М. А. Цирроз печени и его осложнения. – 2004. ссылка
Информацию с данной страницы нельзя использовать как инструкцию для самолечения или диагностики. Для правильной постановки диагноза и проведения курса лечения вам необходимо обращаться к Вашему лечащему врачу.
Лицензия выдана Департаментом здравоохранения города Москвы - №ЛО-77-012452 от 08 июня 2016 года на осуществление "Медицинской деятельности". Выдана ООО "Рэмси Диагностика Рус" - регистрационный номер юридического лица - 1137847092393.





 (56 оценок, среднее: 4,10 из 5)
(56 оценок, среднее: 4,10 из 5)



Добавить комментарий